Arthrite Rhumatoïde
Qu'est-ce que la polyarthrite rhumatoïde ?
La polyarthrite rhumatoïde est la maladie articulaire inflammatoire la plus fréquente. Dans les pays germanophones, on parle également de polyarthrite chronique. "Chronique" signifie que la maladie dure longtemps. "Poly" est dérivé du mot grec signifiant "beaucoup" et signifie ici : La maladie touche un grand nombre d'articulations. En raison de sa signification internationale, le terme de polyarthrite rhumatoïde est aujourd'hui couramment utilisé.
En France, un adulte sur 100 est atteint de cette forme de rhumatisme. Les femmes sont trois fois plus touchées que les hommes. La maladie peut se déclarer à tout âge, mais elle débute aujourd'hui le plus souvent après 50 ans. Lorsque les enfants sont atteints, on parle d'arthrite juvénile idiopathique.
Les causes - comment se développe la polyarthrite rhumatoïde ?
Les causes de la polyarthrite rhumatoïde ne sont pas encore élucidées à ce jour. Des facteurs congénitaux (génétiques) jouent un rôle dans la tendance à développer des rhumatismes. Des virus et certaines bactéries sont soupçonnés de déclencher des rhumatismes. D'autres facteurs environnementaux jouent également un rôle important. Des études ont notamment montré que le tabagisme augmente le risque de maladie. De plus, la maladie est souvent plus grave chez les fumeurs. Les thérapies sont moins efficaces chez eux. Le rôle d'autres facteurs de risque, comme les polluants professionnels, est beaucoup moins clair.
On en sait davantage sur le processus inflammatoire dans l'articulation. Le système immunitaire joue ici un rôle essentiel. Ce système a en fait pour mission de protéger le corps contre les maladies. En cas de polyarthrite rhumatoïde, les cellules du système immunitaire attaquent les propres tissus du corps. Cela provoque une inflammation des articulations. Les médecins appellent une telle attaque contre le propre corps une réaction auto-immune. Bien que les médecins ne connaissent toujours pas la cause exacte de la maladie, l'évolution s'est aujourd'hui nettement améliorée pour de nombreux patients.
Les symptômes - quels sont les signaux d'alarme ?
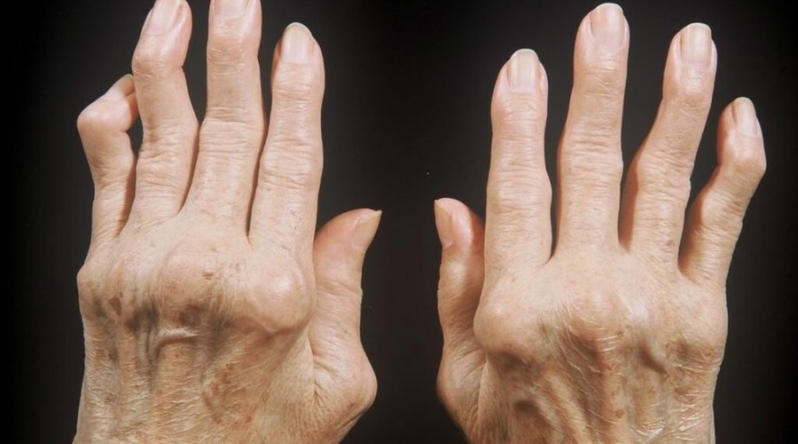
La polyarthrite rhumatoïde commence généralement par des douleurs dans les articulations des doigts et des orteils. Les articulations enflent et sont difficiles à bouger le matin après le lever (raideur matinale). Il est rare que seules quelques grandes articulations soient enflammées, comme les articulations des genoux. Souvent, l'inflammation ne se limite pas à quelques articulations. D'autres s'y ajoutent souvent au cours des premières semaines et des premiers mois.
Les gaines tendineuses et les bourses séreuses peuvent également s'enflammer. Chez certains malades, des nodules rhumatoïdes se forment par exemple sur l'avant-bras ou les doigts. Après des années d'existence de la maladie et un traitement insuffisant, la partie supérieure de la colonne cervicale peut être touchée.
D'autres symptômes peuvent apparaître :
- Fatigue
- baisse de performance
- troubles du sommeil
- fièvre
- Sueurs nocturnes
- Perte de poids
Cela montre clairement que la maladie affecte tout le corps. Au fur et à mesure de son évolution, la polyarthrite rhumatoïde peut également s'attaquer à d'autres organes, par exemple les poumons, le cœur, les vaisseaux sanguins, les nerfs ou les yeux. Une caractéristique particulière de la polyarthrite rhumatoïde est qu'elle endommage le cartilage articulaire et l'os et peut, dans le pire des cas, détruire une articulation. La maladie évolue très différemment d'un malade à l'autre. Mais en règle générale, elle s'aggrave si elle n'est pas traitée.
Le diagnostic - comment le médecin constate-t-il la maladie ?
Pour pouvoir traiter efficacement la polyarthrite rhumatoïde, il est important de poser rapidement un diagnostic. Seul un traitement précoce - si possible dans les trois mois suivant le début des premiers signes de la maladie - permet d'éviter des dommages durables et des maladies secondaires.
Le médecin établit son diagnostic sur la base de l'histoire de la maladie et de ses symptômes (lieu et durée des douleurs et gonflements articulaires, maladies dans la famille) et des résultats de l'examen physique. Les indices d'une polyarthrite rhumatoïde précoce sont les suivants :
- Gonflement articulaire mou dans plus de deux articulations pendant six semaines ou plus.
- Répartition symétrique des articulations atteintes, c'est-à-dire que les deux moitiés du corps sont concernées.
- Raideur matinale de 60 minutes ou plus - la fermeture du poing est alors impossible.
Pour confirmer le diagnostic, le médecin analyse le sang pour détecter la maladie. Les marqueurs d'inflammation dans le sang, tels qu'une augmentation de la vitesse de sédimentation des globules (BSG) ou de la protéine C-réactive (CRP), indiquent généralement une inflammation dans le corps, et pas seulement celle qui se produit lors d'une poussée de polyarthrite rhumatoïde. La réaction auto-immune se manifeste chez la plupart des patients par deux tests d'anticorps.
Environ 70 patients sur 100 atteints de polyarthrite rhumatoïde ont des facteurs rhumatoïdes dans le sang. Les facteurs rhumatoïdes ne sont toutefois pas une indication sûre de la maladie, car ils sont également présents dans d'autres maladies et même chez des personnes en bonne santé. Ainsi, 10% des personnes âgées de 80 ans en bonne santé ont des facteurs rhumatoïdes décelables dans le sang. Les anticorps contre les peptides cycliques citrullinés (ACPA) se sont révélés plus précis. Ces anticorps sont plus rarement détectables dans d'autres maladies, mais ils ne le sont pas non plus chez toutes les personnes touchées par la polyarthrite rhumatoïde. De nombreux patients ont le facteur rhumatoïde et l'ACPA dans le sang des années avant que la maladie ne se déclare. Ces tests permettent même de prédire l'évolution de la maladie.
Un examen par ultrasons peut fournir des informations supplémentaires sur les articulations, comme la présence d'épanchements articulaires (accumulation accrue de liquide dans l'articulation), l'étendue du tissu rhumatoïde formé et la destruction des articulations. Des examens radiologiques sont nécessaires pour déterminer les dommages que la maladie a déjà causés aux articulations.
Des techniques d'imagerie sophistiquées (comme l'imagerie par résonance magnétique ou IRM) peuvent aider à répondre à des questions précises, par exemple pour savoir si la partie supérieure de la colonne cervicale est également enflammée. Le diagnostic de polyarthrite rhumatoïde est alors confirmé, comme dans un puzzle, par les données de l'histoire de la maladie, l'examen du malade, les résultats de laboratoire et les procédés d'imagerie.
Le traitement - quelles sont les possibilités ?
Les possibilités de traitement de la polyarthrite rhumatoïde se sont améliorées de manière spectaculaire au cours des dernières décennies. Aujourd'hui, l'objectif thérapeutique est de faire régresser complètement les symptômes et de stopper la maladie. Pour ce faire, le rhumatologue met en place un traitement adapté au patient. Par la suite, il vérifie avec le médecin de famille si cette thérapie est efficace.
Thérapie médicamenteuse
Il existe de très nombreux remèdes différents ayant des effets et des effets secondaires différents. Au début de la maladie, avec de nombreuses articulations enflammées, on utilise des glucocorticoïdes (cortisone). Ils combattent très rapidement l'inflammation et donc les douleurs et les gonflements des articulations. Toutefois, en raison des effets secondaires de ces préparations, les personnes concernées devraient, selon les indications de leur médecin, diminuer le plus rapidement possible la dose de cortisone lorsqu'elle est prise pendant des mois ou des années, et l'arrêter complètement après six mois si possible. En cas de traitement à la cortisone pendant des années, la diminution du traitement est plus difficile et doit toujours se faire selon les prescriptions du médecin.
Le plus important dans le traitement est que le patient soit bien équilibré avec des médicaments dits de base. Les médicaments de base calment le système immunitaire. Ils retardent ainsi la destruction des articulations et la suppriment généralement complètement. Le médicament le plus utilisé dans le monde est le méthotrexate (MTX). Il existe également le léflunomide, la sulfasalazine et l'hydroxychloroquine. L'effet de ces médicaments de base co-conventionnels n'est pas immédiat et ne se manifeste qu'après plusieurs semaines. C'est pourquoi la cortisone est nécessaire en complément, au début du traitement, pour son effet immédiat.
Ces dernières années, un nouveau groupe de médicaments de base, les médicaments biologiques, a permis de réaliser de grands progrès dans la thérapie. Il s'agit de substances protéiques fabriquées par biotechnologie qui suppriment les inflammations dans le corps. Ils agissent plus rapidement que les médicaments de base traditionnels et entraînent généralement l'arrêt de la maladie. Comme il s'agit de protéines, elles doivent être injectées, sinon elles seraient digérées dans l'estomac. Les personnes concernées peuvent généralement s'administrer elles-mêmes l'injection.
Les médicaments biologiques et le méthotrexate sont souvent combinés afin d'obtenir un effet encore plus puissant. Comme le brevet de certains médicaments biologiques a expiré, on dispose désormais de ce que l'on appelle les biosimilaires. Ils sont similaires au médicament biologique original, mais pas identiques. Un tout nouveau groupe de médicaments de base, les inhibiteurs de Janus kinase, est utilisé en France depuis 2017. Ils agissent directement dans la cellule immunitaire et peuvent à nouveau être avalés sous forme de comprimés - mais sont aussi efficaces que les médicaments biologiques. Afin de limiter les effets secondaires, les personnes sous traitement médicamenteux doivent être suivies de près par leur médecin traitant ou leur rhumatologue. Des programmes de contrôle standardisés sont disponibles.
Traitement non médicamenteux
Il existe de nombreuses possibilités de compléter le traitement médicamenteux de la polyarthrite rhumatoïde. La physiothérapie (kinésithérapie) en fait par exemple partie. Elle renforce les muscles, empêche les articulations de se raidir et permet ainsi aux patients de rester mobiles. En ergothérapie, les patients apprennent à soulager et à entraîner leurs articulations ou à utiliser des moyens auxiliaires. Les aides orthopédiques telles que les semelles, les béquilles ou les attelles peuvent également faciliter le quotidien des patients.
Un traitement psychologique fait souvent partie de la thérapie. Elle aide les personnes concernées à surmonter la maladie et la douleur ainsi que, souvent, les états d'humeur dépressifs et les angoisses. Une alimentation saine peut également influencer l'évolution de la maladie. Une alimentation saine signifie peu de viande rouge, beaucoup de poisson, de légumes et de fruits. Les personnes atteintes de polyarthrite rhumatoïde devraient faire le plus d'exercice possible afin de maintenir leurs articulations en forme.
Des programmes d'activité physique (entraînement fonctionnel) adaptés aux personnes atteintes de rhumatisme sont proposés par la Ligue contre le rhumatisme. Les personnes en surpoids devraient viser un poids corporel normal et les fumeurs devraient arrêter de fumer.
Opération
Dans certaines conditions, il peut encore être utile, voire nécessaire, d'opérer les articulations, les tendons ou les bourses séreuses touchés par la polyarthrite rhumatoïde. Cela peut se faire de différentes manières, surtout pour les grosses articulations qui peuvent être remplacées par une prothèse. Cette possibilité existe par exemple en cas de lésions graves de la hanche, de l'épaule ou du genou, mais aussi de certaines petites articulations des doigts et des orteils. Grâce à cette prothèse, les articulations restent mobiles et les patients ressentent beaucoup moins de douleurs après la phase de cicatrisation.



